Ожирение - основа метаболического синдрома
Т. Ю. Демидова, кандидат медицинских наук, А. С. Аметов, доктор медицинских наук, профессор, Е. С. Пархонина, Кафедра эндокринологии и диабетологии РМАПО, Москва
Избыточный вес - своеобразная плата человечества за урбанизацию и прогресс. В каменном веке человек добывал пищу охотой и собирательством, пополняя энергетический запас в основном за счет простой пищи: углеводов и белков. В ходе эволюции формировались социальные группы, для которых добывание пищи не было связано с физической нагрузкой. В то же время качество пищи изменилось, люди научились готовить высококалорийные продукты (масла, сметану, сыры и т. д.), появились спиртные напитки, пряности и приправы, стимулирующие аппетит. В результате избыточная масса тела стала признаком социально развитого общества и потребительского достатка.
Анализ историй болезни показал, что в качестве основного диагноза ожирение фигурирует редко. В основном врачи концентрируют внимание на заболеваниях, вызывающих боль и дискомфорт. А ведь зачастую артериальная гипертензия, ИБС, дислипидемии, артрозы, артриты и так далее являются следствием избыточного веса. Очень часто врач ограничивается фразой: «Вам неплохо было бы похудеть». Но как этого добиться, а уж тем более сохранить достигнутые результаты? Дать правильные рекомендации бывает сложно. Бытует мнение, что избыток веса - следствие лености, слабой натуры и обжорства. Однако это не всегда так. Кроме того, большинство врачей не имеют достаточного практического опыта ведения больных с ожирением. В результате превратить толстого человека в худого с помощью диеты, физической нагрузки или даже фармакологических препаратов удается не всегда.
Очень важно подчеркнуть взаимосвязь ожирения и целого комплекса метаболических нарушений, в частности углеводного и липидного обмена (см. схему). Вероятность их развития возрастает с увеличением массы тела и практически всегда сопровождается инсулинорезистентностью, а также повышением уровня инсулина в крови.
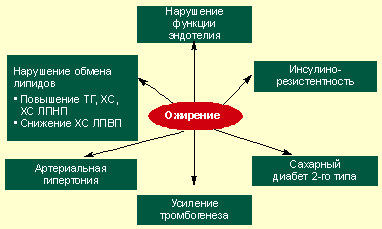
Действительно, хроническая компенсаторная гиперинсулинемия влияет на многие функции организма, в частности активизирует липогенез. Под ее влиянием нарушается синтез ряда гормонов, повышаются уровни холестерина, триглицеридов, ЛПНП, аппетит. Накопление висцерального жира приводит к развитию гемодинамических и метаболических нарушений, поскольку жировая ткань является и эндокринным органом, продуцирующим важнейшие биологические вещества, а также источником свободных жирных кислот.
Жировая ткань секретирует липопротеинлипазу, свободные жирные кислоты, лептин, фактор некроза опухолей α (ФНО-α), интерлейкин 6, простагландин, простациклин, ангиотензиноген, инсулинподобный фактор роста 1, эстрогены.
Более того, вследствие активации симпатической нервной системы, а также из-за непосредственного влияния на реабсорбцию натрия в почечных канальцах и архитектонику сосудистой стенки хроническая гиперинсулинемия провоцирует развитие артериальной гипертензии и ИБС. Относительно недавно было установлено, что ожирение влечет за собой снижение инсулинсекреторной функции β-клеток, возникающее как следствие эффектов глюкозотоксичности и липотоксичности. Причем при ожирении липотоксичность выходит на ведущие позиции, так как на фоне избыточных потоков свободных жирных кислот, поступающих с пищей, нарушения липидного обмена происходят намного раньше, чем появляется даже умеренная гипергликемия. В последнее время появились данные о том, что именно липотоксичность может рассматриваться в качестве первичного нарушения, которое способствует снижению секреции и действия инсулина, а значит, и развитию сахарного диабета 2-го типа.
Таким образом, чтобы избежать серьезного ухудшения здоровья, необходимо проводить активную борьбу с избыточной массой тела. Ожирение как хроническое заболевание нуждается в эффективной и адекватной терапии.
Значимым подспорьем могло бы служить раннее выявление таких больных на поликлиническом уровне. Измерение массы тела, определение объемов талии и бедер, выявление более опасного в прогностическом плане висцерального ожирения, организация «школ ожирения» со специальной программой, направленной на профилактику возможных осложнений, - все эти меры способствуют ранней диагностике ожирения.
Чтобы успешно бороться с избыточным весом, необходимо знать причины его возникновения. Большие надежды в свое время связывались с открытием лептина - гормона, который секретируется адипоцитами и контролируется инсулином крови. Лептин, воздействуя на ЦНС, увеличивает влияние симпатической нервной системы на пищевое поведение, липолиз и термогенез. Кроме того, от уровня лептина зависят нейроэндокринные функции, иммунитет, метаболизм глюкозы и липидов. Первоначально считалось, что избыточный вес связан с недостатком этого гормона или его генетической неполноценностью. Казалось заманчивым лечить ожирение инъекциями лептина. Однако врачи пришли к выводу, что у большинства тучных людей вес ассоциируется с резистенцией к лептину или патологией рецепторов к нему. Только у очень небольшого количества пациентов, у которых наблюдался дефицит этого гормона, инъекции оказались эффективными.
На сегодняшний день основной причиной развития ожирения признан положительный энергетический баланс, несоответствие между потреблением энергии и ее расходом. Когда речь заходит о пищевых привычках тучных людей, проблема чаще всего заключается не только в том, что они не знают, что, когда и в каком количестве есть. Очень важно, обращая внимание на поведенческие особенности полных людей, выявить все факторы риска и постараться их устранить. Многие из таких пациентов не завтракают, голодают весь день и к вечеру съедают очень много. Другие едят на протяжении всего дня, даже не замечая этого, выполняя обычную работу. Для некоторых пища служит средством улучшения настроения, помогающим устранить стресс, снять состояние депрессии. Кроме того, практически все тучные люди потребляют большое количество высококалорийных продуктов, богатых жирами. Все это можно установить, анализируя дневник пищевого поведения, который необходимо вести тем, кто хочет похудеть. Решить проблему неправильного пищевого поведения можно благодаря комплексу мер, направленных на формирование положительной мотивации и изменение образа жизни. Сюда входит также индивидуальный расчет питания с ограничением количества жиров, простых углеводов, а также дозы алкогольных напитков, увеличением потребления продуктов, богатых клетчаткой, а также поведенческой терапии. Последовательное соблюдение указанных рекомендаций - путь к постепенной и адекватной потере веса
Каждый килограмм жировой ткани содержит 7000 ккал, последовательное соблюдение диеты с дефицитом 500 ккал в день ведет к потере веса в среднем на 0,5 кг в неделю и 7 кг за 3 месяца. В среднем, если следовать советам врача, можно сбросить 5-10 кг за 3-5 месяцев. Более быстрая потеря веса считается физиологически неоправданной, а достигнутый результат редко удается сохранить на длительный срок. Основное правило: 0,5 кг в неделю - хорошо, 1 кг - прекрасно. Худеть более чем на 1 кг в неделю потенциально опасно. Безусловно, рекомендации, касающиеся изменения образа жизни, достаточно тяжело выполнять на долгосрочной основе. Далеко не все пациенты способны тщательно соблюдать предписания врача, многие из них нуждаются в поддержке со стороны медперсонала и окружающих людей.
Наравне с нефармакологическими методами коррекции веса многих по-прежнему привлекает возможность медикаментозного воздействия на избыточный вес. Поиск идеального лекарства от ожирения занимает ведущих ученых и фармакологов во всем мире. Но и требования, предъявляемые к такому средству, по-прежнему очень высоки. В настоящее время для лечения ожирения в основном рекомендуется использовать два препарата: ксеникал (орлистат) и меридиа (сибутрамин), прошедших многоцентровые, международные, плацебо-контролируемые исследования, в ходе которых была доказана их эффективность и безопасность.
Ксеникал (орлистат) относится к препаратам нецентрального действия; в результате блокирования желудочно-кишечных липаз он предотвращает всасывание около 30% поступивших с продуктами питания жиров. Создающийся дефицит калорий дает возможность уменьшения веса. На фоне применения ксеникала очень важно придерживаться умеренно гипокалорийного питания, что повышает эффективность и уменьшает вероятность побочных эффектов.
Меридиа (сибутрамин), хотя и обладает двунаправленным механизмом действия, относится к препаратам центрального действия. С одной стороны, меридиа подавляет обратный захват норадреналина и серотонина в ядрах гипоталамуса, влияющих на регуляцию пищевого поведения. Это обеспечивает уменьшение потребности в еде за счет усиления чувства насыщения, а в дальнейшем способствует выработке правильных привычек питания. С другой стороны, меридиа увеличивает термогенез, стимулируя процессы липолиза в тканях, и поддерживает скорость основного метаболизма. Таким образом, меридиа принципиально отличается от других известных препаратов центрального действия. Клинический эффект меридиа обусловлен лишь подавлением обратного захвата серотонина и норадреналина в нервном синапсе, а не увеличением их секреции, как у препаратов первого поколения из этой группы. В результате при лечении препаратом меридиа не формируется привыкание, отсутствуют зависимость и нейротоксичность, что обеспечивает хорошую переносимость и возможность длительной терапии в течение года.
Итак, по данным многоцентровых международных исследований, на фоне терапии меридиа за 12 месяцев эффективное снижение веса (на 5-10%) наблюдались более чем у 86% больных с ожирением различной степени выраженности. Причем присоединение меридиа к стандартной нефармакологической терапии приводило к снижению массы тела в среднем на 11,3 кг уже в течение 6 месяцев лечения. Меридиа обладает выраженным дозозависимым эффектом, что сказывается на выраженности снижения веса. Так, при использовании меридиа в дозе 10 мг/сут снижение веса более чем на 5% отмечалось у 45% больных, а на фоне 15 мг/сут - у 53% пациентов против 13% на фоне плацебо. Более выраженное снижение веса (на 10% и более от исходного уровня) за полгода терапии меридиа в дозе 15 мг/сут отмечалось у 23% пациентов и у 12% при дозе в 10 мг. Кроме того, огромное значение для снижения веса имеет и длительность применения меридиа. Так, применение препарата в течение года значительно повышало эффективность терапии. Снижение веса на 5% и более наблюдалось у 86% больных, а на 10% и более - у 45% (даже при дозе 10 мг в сутки). Международные исследования, посвященные использованию меридиа у больных сахарным диабетом 2-го типа, выявили повышение эффективности нефармакологических методов снижения массы тела почти в 6 раз даже на фоне сахароснижающей терапии. Причем надо отметить, что параллельно со снижением веса (а иногда и независимо от него) у пациентов отмечалось уменьшение объема талии и показателей соотношения объема талии к объему бедер. Это, несомненно, указывает на снижение количества висцерального жира, а значит, и выраженности инсулинорезистентности и гиперинсулинемии - основы метаболического синдрома.
Кроме того, по данным мета-анализа 6 исследований, где принимали участие 2000 человек, на фоне приема меридиа отмечалось улучшение показателей жирового обмена: снижение холестерина, триглицеридов, ЛПНП. Отмечено также улучшение показателей углеводного обмена: снижение гликемии, уровня НВА1с и уровня инсулина в крови. Речь идет о так называемых вторичных целях терапии ожирения, позволяющих устранить значительное количество факторов риска сердечно-сосудистых заболеваний и сахарного диабета. Отдельного внимания заслуживает динамика артериального давления, поскольку в начале лечения меридиа может отмечаться повышение как артериального давления, так и ЧСС. В связи с этим при назначении и приеме меридиа необходим тщательный контроль артериального давления, а также подбор адекватной гипотензивной терапии. В инструкции по применению препарата четко оговорены показатели артериального давления, при которых прием меридиа не показан. Однако, согласно международным данным, по окончании терапии меридиа отрицательной динамики показателей артериального давления и ЧСС не наблюдается.
Эффективная борьба с ожирением позволяет добиться значительного успеха в профилактике многочисленных опасных заболеваний, уменьшить заболеваемость и продлить пациентам полноценную жизнь
http://www.lvrach.ru/doctore/2002/05/4529431/
