ЭЛЕКТРОННОЕ СПРАВОЧНОЕ РУКОВОДСТВО ДЛЯ ВРАЧА СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
ГЛАВА 8
СИНДРОМЫ И НЕОТЛОЖНЫЕ ЗАБОЛЕВАНИЯ В УРОЛОГИИ И НЕФРОЛОГИИ.
8.1 ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ
ОСТРЫЙ ПИЕЛОНЕФРИТ
ОПРЕДЕЛЕНИЕ.
Пиелонефрит - неспецифический инфекционно-воспалительный процесс с преимущественным поражением интерстициальной ткани почек и ее чашечно-лоханочной системы.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
У женщин молодого возраста пиелонефрит наблюдается в 5 раз чаще, чем у мужчин. В 75% случаев заболевание у женщин возникает в возрасте до 40 лет, нередко во время беременности, что связано с анатомо-физиологическими и гормональными особенностями женского организма.
Инфекция развивается чаще восходящим путем. Обструкция мочевых путей (стриктуры, камни, опухоли, доброкачественная гиперплазия простаты, нейрогенный мочевой пузырь, аномалии развития, пузырно-мочеточниковый рефлюкс) предрасполагают, к инфекции. Бактериурия нередко бывает в пожилом возрасте: у мужчин из-за обструктивных уропатий и снижения бактерицидной активности мочи, а у женщин из-за нарушения опорожнения мочевого пузыря в связи с цистоцеле (грыжа мочевого пузыря), пролапсом матки. Существенную роль играют нервно-мышечные поражения, инструментальные исследования и катетеризации мочевого пузыря. У больных с сахарным диабетом (особенно с нейрогенным мочевым пузырем), риск развития восходящей мочевой инфекции и острого пиелонефрита значительно повышен.
Наиболее часто выделяемый возбудитель - Escherichia coli, на ее счет относят около 75% внебольничных инфекций. В остальных случаях выявляют Klebsiella; Proteus mirabilis, Enterobacter. На долю стафилококков и Streptococcus faecalis (энтерококков) приходится 2-3% приобретенных инфекций.
Пути проникновения инфекции в почку различны: гематогенный, уриногенный и другие. При гематогенном пути проникновения первичным очагом инфекции является любой гнойно-воспалительный процесс в организме (например, пневмония, сепсис и др.). Уриногенный, восходящий путь проникновения инфекции в почку, реализуется при пузырно-мочеточниковых и особенно пиелоренальных рефлюксах. Нарушение оттока мочи и возникновение повышенного внутрилоханочного давления ведет к разрыву свода чашечек и мочевой инфильтрации интерстициальной ткани почки, что сопровождается острым нарушением кровообращения в почке и гипоксией органа. Для возникновения острого пиелонефрита недостаточно лишь проникновения микроорганизмов в почку. Необходимы предрасполагающие факторы, такие как снижение иммунологической реактивности организма, тяжелых сопутствующие заболевания (при сахарном диабете пиелонефрит встречается в 4-5 раз чаще). Из местных факторов, предрасполагающих к развитию острого пиелонефрита, основным является нарушение уродинамики. Этому способствуют мочекаменная болезнь, различные аномалии почек и мочевых путей, доброкачественная гиперплазия простаты. У женщин нарушение оттока мочи часто наблюдается при беременности, когда происходят выраженные изменения гормонального баланса организма.
КЛИНИЧЕСКАЯ КАРТИНА И КЛАССИФИКАЦИЯ.
В 1974 г. на I Всесоюзном съезде нефрологов была принята классификация, согласно которой выделены первичный и вторичный пиелонефриты. В течении острого пиелонефрита различают стадии серозного и гнойного воспаления. Гнойные формы развиваются у 25-30% больных. К ним относят апостематозный (гнойничковый) пиелонефрит, карбункул и абсцесс почки.
КЛАССИФИКАЦИЯ ОСТРОГО ПИЕЛОНЕФРИТА.
|
Принцип классификации |
Виды пиелонефрита |
|
По условиям возникновения |
Первичный (каких-либо предшествующих нарушений со стороны почек и мочевыводящих путей нет). |
|
Вторичный (в основе лежат органические или функциональные процессы в почках и мочевых путях, снижающие сопротивляемость почечной ткани к инфекции и нарушающие пассаж мочи). |
|
|
Морфологический |
Серозный |
|
Гнойный |
|
|
По пути проникновения инфекции |
Гематогенный |
|
Уриногенный |
Симптоматика острого пиелонефрита складывается из общих и местных признаков болезни. Вначале острый пиелонефрит клинически проявляется признаками инфекционного заболевания, что нередко служит причиной диагностических ошибок.
Общие симптомы: повышение температуры тела, потрясающий озноб, сменяющийся проливным потом, тошнота, рвота, воспалительные изменения в анализах крови.
Местные симптомы: боль и напряжение мышц в поясничной области на стороне поражения, иногда дизурия, хлопья, муть в моче, полиурия, никтурия, болезненность при поколачивании по пояснице.
АЛГОРИТМ ЛЕЧЕНИЯ ОСТРОГО ПИЕЛОНЕФРИТА.
В основе патогенеза острого пиелонефрита лежат нарушения уродинамики и почечной гемодинамики. Поэтому лечение больных обязательно включает следующие этапы:
1) ликвидация нарушений уродинамики в зависимости от характера и уровня локализации обструкции;
2) антибактериальная терапия с учетом микрофлоры и ее чувствительности к препаратам;
3) инфузионная терапия, стимуляция диуреза;
4) коррекция нарушений иммунного статуса;
5) противо-ишемическая защита почки;
Выбор антибиотика зависит в первую очередь от возбудителя и его чувствительности. Могут быть использованы цефалоспорины 3-го и 4-го поколения (цефтриаксон, цефтазидим, цефотаксим и др.), аминогликозиды (нетромицин, амикацин), фторхинолоны (ципрофлоксацин, офлоксацин, ломефлоксацин, флероксацин), новые беталактамы (имипенем и меропенем), антисинегнойные пенициллины в комбинации с ингибиторами B-лактамаз (пиперациллин-тазобактам и др.) и другие препараты, которые обычно относят к категории резервных.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
Назначение современных антибактериальных препаратов широкого спектра действия без уточнения состояния уродинамики верхних мочевых путей и восстановления пассажа мочи ведет к развитию крайне тяжелого осложнения - бактериотоксического шока, летальность при котором составляет 50-80%.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ.
Больные с острым пиелонефритом нуждаются в срочной госпитализации для проведения детального обследования и определения дальнейшей лечебной тактики.
ОСТРЫЙ ЦИСТИТ
ОПРЕДЕЛЕНИЕ.
Цистит - инфекционно-воспалительный процесс в стенке мочевого пузыря, преимущественно локализующийся в слизистой оболочке.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Острый цистит встречается, как правило, у женщин: обычно возникает после действия провоцирующего фактора (переохлаждение, инструментальное вмешательство, коитус и др.). В той или иной форме заболевание переносит каждая 4-5-я женщина, а 10% страдают рецидивирующим циститом. Ежегодно цистит выявляют у 15000-20000 из 1 млн человек. В качестве этиологического фактора цистита при исследовании урокультуры в 80% неосложненных случаев выявляется кишечная палочка. Другие виды грамотрицательной флоры чаще встречаются у пациенток с госпитальной инфекцией, перенесших различные инструментальные вмешательства на мочевых путях. В ряде случаев возбудителем цистита могут являться анаэробные микроорганизмы, хламидии, уреаплазмы.
Инфицирование мочевого пузыря может происходить различными путями: восходящим - из мочеиспускательного канала и аногенитальной области, нисходящим - из почек и верхних мочевых путей, лимфогенным - из соседних тазовых органов, а также возможно попадание микроорганизмов через стенку мочевого пузыря из соседних очагов воспаления. Восходящий путь проникновения инфекции в мочевой пузырь у женщин встречается наиболее часто.
КЛАССИФИКАЦИЯ, КЛИНИЧЕСКАЯ КАРТИНА.
Классификация острого цистита
По условиям возникновения - первичный, вторичный.
По путям проникновения инфекции - восходящий, нисходящий, лимфогенный.
Симптоматика острого цистита складывается из общих и местных признаков болезни.
Общие симптомы - повышение температуры тела (субфебрилитет, реже фебрильная лихорадка), повышенная утомляемость.
Местные симптомы - учащенное болезненное мочеиспускание небольшими порциями, терминальная гематурия, боль в надлобковой области, усиливающаяся при пальпации и наполнении мочевого пузыря, императивное мочеиспускание.
Острый цистит характеризуется частым и болезненным мочеиспусканием, болями в области мочевого пузыря и промежности, возможным выделением крови в конце акта мочеиспускания.
При тяжелых формах острого цистита больные вынуждены мочиться через 15-20 минут в течение всех суток. Постоянные болевые импульсы с воспаленной слизистой оболочки мочевого пузыря вызывают сокращение его мышечной оболочки (детрузора) и повышение внутрипузырного давления, поэтому скопление в мочевом пузыре даже небольшого количества мочи приводит к повелительному (императивному) позыву на мочеиспускание. Моча, выделяемая больными с острым циститом, может быть мутной из-за присутствия в ней большого количества бактерий, лейкоцитов, десквамированного эпителия и эритроцитов. Повышение температуры тела и озноб при остром цистите свидетельствуют о развитии восходящего пиелонефрита, связанного с возникновением пузырно-мочеточникового рефлюкса.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
Диагноз ставится на основании перечисленных жалоб: болей, дизурии, пиурии. При пальпации отмечается болезненность над лоном в проекции мочевого пузыря.
АЛГОРИТМ ЛЕЧЕНИЯ ОСТРОГО ЦИСТИТА
Основной задачей лечения циститов является санация нижних мочевых путей и восстановление естественных защитных антибактериальных механизмов мочевой системы.
1) В качестве антибактериальных средств широко используются фторхинолоны, обладающие высокой активностью против грамотрицательных и грамположительных возбудителей, включая резистентные штаммы протея: ципрофлоксацин (ципробай, цифран, ципролет, ципринол) по 500 мг 2 раза в 1 сутки, затем по 250 мг 2 раза в течение 10 дней, ломефлоксацин по 400 мг 1 раз в сутки 10 дней, нофлоксацин (нолицин, норилет, баразан) по 400 мг 2 раза в сутки 10 дней.
2) Поиск эффективных антибактериальных средств привел к синтезу “новых” макролидов - рокситромицина (рулид) и азитромицина (сумамед), у которых за счет изменения химической структуры значительно улучшены фармакологические свойства, в частности биодоступность. Эти препараты также с успехом применяются сегодня в лечении острого цистита. Курс лечения рокситромицином составляет 7-8 дней по 300-400 мг в сутки (двукратный прием), его клиническая эффективность равна 80-89%. Курс лечения азитромицином составляет 3-5 дней: 1 г однократно в 1-е сутки, в дальнейшем - по 500 мг/сут.
3) Больные с тяжелыми формами острого цистита нуждаются в постельном режиме. Из пищи исключают острые блюда и назначают обильное питье до 2 литров в сутки (минеральные воды, клюквенный морс). Благоприятное действие оказывает назначение мочегонных трав: почечный чай, полевой хвощ, шиповник и др.
4) Хороший эффект при остром цистите дают тепловые процедуры (сидячие ванны, грелки, теплые микроклизмы) и сеансы лазеро-магнитной терапии.
При выраженном болевом синдроме больным назначают спазмолитики (но-шпа, баралгин, спазган) и антихолинэстеразные препараты (спазмолит, дитропан, детрузитол и др.) в целях ликвидации гиперрефлексии детрузора.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
Больным с острым циститом противопоказаны любые инструментальные вмешательства, включая катетеризацию и промывания мочевого пузыря. Острый цистит необходимо дифференцировать с дизурией, возникающей при локализации камня в нижней трети мочеточника, при воспалительном процессе в матке и придатках, при опухолях органов малого таза, раке мочевого пузыря.
8.2 ПОЧЕЧНАЯ КОЛИКА
ОПРЕДЕЛЕНИЕ.
Почечная колика - симптомокомплекс, возникающий при остром (внезапном) нарушении оттока мочи из почки, что приводит к развитию чашечно-лоханочной гипертензии, рефлекторному спазму артериальных почечных сосудов, венозному стазу и отеку паренхимы, ее гипоксии и перерастяжению фиброзной капсулы.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Наиболее часто обструкции верхних мочевых путей обусловлена камнем (конкрементом) в мочеточнике. Окклюзия мочеточника может также наступить при стриктурах, перегибах и перекрутах мочеточника, при обтурации его просвета сгустком крови, слизи или гноя, казеозными массами (при туберкулезе почки), отторгнувшимся некротизированным сосочком. Почечная колика является синдромом, который, не раскрывая причины заболевания, лишь свидетельствует о вовлечении в патологический процесс почки или мочеточника.
ПРИЧИНЫ ПОЧЕЧНОЙ КОЛИКИ.
|
Группа причин |
Нозологии |
|
Острые механические препятствия оттоку мочи из лоханки или мочеточника
|
Обтурация камнями, кровяными и другими сгустками |
|
Коленчатые перегибы мочеточника, приводящие к его стенозу, периуретриту |
|
|
Опухоли лоханки, мочеточника, а также забрюшинного пространства и органов малого таза, сдавливающие мочевые пути извне |
|
|
Воспалительные, аллергические заболевания почек и мочевых путей
|
Острый сегментарный отек слизистой мочевых путей при пиелонефрите или уретрите; |
|
Гиперемия и отек слизистой нижней трети мочеточника при флебостазе в малом тазу |
|
|
Острые сосудистые заболевания почек и мочевых путей
|
Эмболия и инфаркт почки
|
|
Тромбоз вен почки
|
|
|
Расстройства уродинамики верхних мочевых путей |
Зависящие от перенапряжения нервных рецепторов как в самих мочевых путях, половых органах, так и за их пределами |
|
Нейродинамические нарушения мочевых путей при их аномалиях (дискинезия, ахалазия и т. п.) |
КЛИНИЧЕСКАЯ КАРТИНА .
Для почечной колики характерно внезапное появление интенсивных болей в поясничной области, нередко ночью, во время сна, иногда после физической нагрузки, длительной ходьбы, тряской езды, приема большого количества жидкости или мочегонных препаратов.
Обычно боли начинаются в костовертебральном углу и иррадиируют в подреберье, по ходу мочеточника в половые органы, по внутренней поверхности бедра. Реже боли начинаются по ходу мочеточника, а затем распространяются на область поясницы с соответствующей стороны и иррадиируют в яичко или большие половые губы.
Возможна атипическая иррадиация болей (в плечо, лопатку, в область пупка), что объясняется широкими нервными связями почечного нервного сплетения. Часто наблюдаются парадоксальные боли в области здоровой почки, вследствие рено-ренального рефлюкса. У некоторых больных отмечается превалирование болевых ощущений в месте иррадиации.
Характерно беспокойное поведение больных, которые стонут, мечутся, принимают невероятные позы и не могут найти положения, в котором бы интенсивность болей уменьшилась. Появляются бледность, холодный пот. Иногда повышается АД. Дизурические явления довольно часто (но не всегда), сопутствуют приступу почечной колики. Дизурия проявляется учащенным, болезненным мочеиспусканием: чем ближе к мочевому пузырю локализуется камень, тем резче дизурия.
Нередко почечную колику сопровождают тошнота, многократная рвота, задержка стула и газов, вздутие живота (гастроинтестинальный синдром), что затрудняет диагноз.
При бимануальной пальпации выявляется резкая болезненность в области почки, резистентность мышц на стороне заболевания. Иногда удается прощупать увеличенную и болезненную почку. Нередко при почечной колике наблюдается микрогематурия. Значительно реже - макрогематурия, однако отсутствие гематурии не дает основания безоговорочно исключить заболевание органов мочевой системы.
В ряде случаев при почечной колике наблюдается повышение температуры, озноб, лейкоцитоз при отсутствии других признаков мочевой инфекции и острого пиелонефрита.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
1. Выраженный болевой синдром.
2. Беспокойное поведение больного.
3. Дизурия.
При постановке диагноза “почечная колика” врач скорой помощи должен получить ответы на следующие вопросы.
1) Есть ли в анамнезе мочекаменная болезнь, другие заболевания почек
Необходимо уточнить возможную причину почечной колики.
2) Условия возникновения боли.
Колика нередко возникает после физического напряжения, тряской езды, длительной ходьбы.
3) Каковы характер и локализация боли
Характерна острая интенсивная боль в пояснице, в той или иной половине живота.
4) Какова иррадиация боли
При окклюзии конкрементом лоханки возможна иррадиация боли в поясницу и подреберье, при окклюзии на уровне границы верхней и средней трети мочеточника - в нижние отделы живота, при более низком расположении камня - в паховую область, внутреннюю поверхность бедра, гениталии.
5) Есть ли положение, в котором боль облегчается.
При почечной колике больные ищут такое положение, но не могут его найти.
6) Есть ли расстройство мочеиспускания.
Нередко сопровождает почечную колику.
В условиях стационара диагноз подтверждается с помощью обзорной рентгенографии органов брюшной полости (выявляются тени рентгенпозитивных конкорементов), экстренной внутривенной урографии (при обструкции мочевых путей камнем отсутствует выделение рентгенконтрастного вещества), ультразвуковом исследовании почек.
АЛГОРИТМ КУПИРОВАНИЯ ПОЧЕЧНОЙ КОЛИКИ
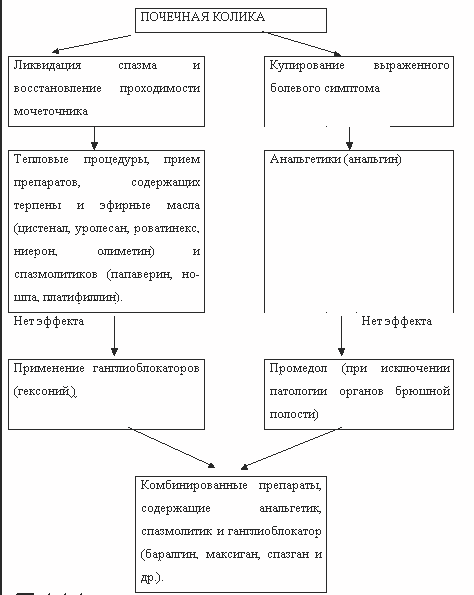
Купирование приступа должно начинаться с простейшего мероприятия - применения грелки (особенно горячей ванны), при отсутствии противопоказаний к тепловым процедурам. Благоприятные результаты достигаются использованием препаратов, содержащих терпены и эфирные масла (цистенал, уролесан, роватинекс, ниерон, олиметин). Показано назначение различных спазмолитических средств, которые долгие годы остаются препаратами выбора для купирования почечной колики (папаверин, но-шпа, платифиллин). В последнее время предпочтение отдается комбинированным препаратам, содержащим анальгетик, спазмолитик и ганглиоблокатор (баралгин, максиган, спазган и др.). Если антиспастические и болеутоляющие препараты не приносят облегчения, назначают ганглиоблокаторы, парализующие вегетативные ганглии и уменьшающие спазм гладкой мускулатуры (1 мл 2,5% гексония). Введение наркотических анальгетиков допустимо только при абсолютной уверенности в том, что клиническая картина не обусловлена острой патологией органов брюшной полости. Наркотические анальгетики (морфин, омнопон, промедол) повышают тонус гладкой мускулатуры и вызывают ее спазм, в наименьшей степени таким действием обладает промедол. Учитывая этот нежелательный эффект наркотиков, не следует начинать купирование приступа с их назначения. В случае использования наркотиков необходимо сочетать эти препараты с одновременным введением спазмолитиков. Благоприятный эффект наблюдается при сочетании введения спазмолитиков с антигистаминными препаратами, вольтареном или оксипрогестероном, что устраняет спазм гладкой мускулатуры, уменьшает отек слизистой и препятствует избыточному синтезу простагландинов.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
Медикаментозное лечение почечной колики может быть начато только после ее точной верификации. По статистике 20-25% больных ошибочно подвергаются аппендэктомии в следствие гипердиагностики на высоте почечной колики. Выраженный гастроинтестинальный синдром на фоне почечной колики симулирует кишечную непроходимость. Острые заболевания органов брюшной полости (перфоративная язва желудка, двенадцатиперстной кишки, острый панкреатит и другие) сопровождаются сосудистыми нарушениями, в частности развитием коллаптоидного состояния. Это позволяет дифференцировать их с почечной коликой, при которой, несмотря на резчайшие боли, не бывает снижения АД, обморочного состояния, резко выраженной тахикардии и других признаков расстройств системной геодинамики. При почечной колике может наблюдаться повышенное АД, несмотря на боли и тяжелое состояние больного не наблюдается потери сознания.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ.
Больные во время приступа почечной колики подлежат госпитализации в урологические или хирургические стационары.
8.3 ГЕМАТУРИЯ
ОПРЕДЕЛЕНИЕ.
Гематурия - появление примеси крови в моче - один из характерных симптомов многих урологических заболеваний. Различают гематурию микроскопическую и макроскопическую; возникновение интенсивной макрогематурии нередко требует неотложной помощи.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ. Возможные причины гематурии представлены в табл.
ПРИЧИНЫ КРОВОТЕЧЕНИЯ ИЗ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ
(Пытель А.Я. и соавт., 1973).
|
Причины, обусловливающие гематурию |
Патологические изменения в почке, болезни крови и др. процессы |
|
Конгенитальные заболевания |
Кистозные заболевания пирамид, гипертрофия сосочка, нефроптоз и др. |
|
Механические |
Травмы, конкременты, гидронефроз |
|
Гематологические |
Нарушения свертывающей системы крови, гемофилия, серповидно-клеточная анемия и др. |
|
Гемодинамические |
Расстройства кровоснабжения почки (венозная гипертензия, инфаркт, тромбоз, флебит, аневризмы), нефроптоз |
|
Рефлекторные |
Вазоконстрикторные нарушения, шок |
|
Аллергические |
Гломерулонефрит, артериит, пурпура |
|
Токсические |
Медикаментозные, инфекционные |
|
Воспалительные |
Гломерулонефрит (диффузный, очаговый), пиелонефрит |
|
Опухолевые |
Доброкачественные и злокачественные новообразования |
|
“Эссенциальные” |
|
КЛИНИЧЕСКАЯ КАРТИНА И КЛАССИФИКАЦИЯ.
Появление в моче эритроцитов придает ей мутный вид и розовую, буро-красную или красновато-черную окраску в зависимости от степени гематурии. При макрогематурии эта окраска заметна при осмотре мочи невооруженным глазом, при микрогематурии значительное количество эритроцитов обнаруживается только при исследовании осадка мочи под микроскопом.
Для выяснения локализации патологического процесса при гематурии нередко применяется трехстаканная проба, при этом больному необходимо помочиться последовательно в 3 сосуда. Макрогематурия может быть трех видов:
1) инициальная (начальная), когда только первая порция мочи окрашена кровью, остальные порции нормального цвета;
2) терминальная (конечная), при которой в первой порции мочи визуально примеси крови не обнаруживается, и только последние порции мочи содержат кровь;
3) тотальная, когда моча во всех порциях одинаково окрашена кровью.
Возможные причины макрогематурии представлены в табл.
ВИДЫ И ПРИЧИНЫ МАКРОГЕМАТУРИИ.
|
Виды макрогематурии |
Причины макрогематериии |
|
Инициальная |
Повреждение, полип, рак, воспалительный процесс в мочеиспускательном канале. |
|
Терминальная |
Заболевания шейки мочевого пузыря, заднего отдела уретры и предстательной железы. |
|
Тотальная |
Опухоли почки, мочевого пузыря, аденома и рак предстательной железы, геморрагический цистит и др. |
Нередко макрогематурия сопровождается приступом болей в области почки, так как образовавшийся в мочеточнике сгусток нарушает отток мочи из почки. При опухоли почки кровотечение предшествует боли (“бессимптомная гематурия”), а при мочекаменной болезни боль появляется до начала гематурии. Локализация боли при гематурии также позволяет уточнить локализацию патологического процесса. Так, боль в поясничной области характерна для заболеваний почек, а в надлобковой области для поражений мочевого пузыря. Наличие дизурии одновременно с гематурией наблюдается при поражении предстательной железы, мочевого пузыря или заднего отдела уретры.
Форма кровяных сгустков также позволяет определить локализацию патологического процесса. Червеобразные сгустки, формирующиеся при прохождении крови по мочеточнику, свидетельствуют о заболевании верхних мочевых путей. Бесформенные сгустки более характерны для кровотечения из мочевого пузыря, хотя возможно их формирование в пузыре при выделении крови из почки.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
Диагноз гематурии может быть заподозрен при первом осмотре пациента, для подтверждения исследуется осадок мочи. При диагностике гематурии врач скорой помощи должен получить ответы на следующие вопросы.
1) Есть ли в анамнезе мочекаменная болезнь, другие заболевания почек? Нет ли в анамнезе травмы? Не получает ли пациент антикоагулянты? Нет ли в анамнезе заболеваний крови, болезни Крона.
Необходимо уточнить возможную причину гематурии.
2) Не употреблял ли пациент продукты (свеклу, ревень) или лекарственные средства (анальгин, 5-НОК), которые могут окрасить мочу в красный цвет
Дифференцируется гематурия и окрашивание мочи иной причины.
3) Связано ли выделение крови из уретры с актом мочеиспускания.
Необходимо дифференцировать гематурию и уретрорагию
4) Не было ли у пациента отравления, переливаний крови, нет ли острой анемии.
Необходимо дифференцировать гематурию и гемоглобинурию, возникающую при массивном внутрисосудистом гемолизе эритроцитов.
ОСНОВНЫЕ НАПРАВЛЕНИЯ ТЕРАПИИ.
При возникновении макрогематурии, особенно безболевой, показана немедленная цистоскопия для установления источника кровотечения или хотя бы стороны поражения, так как при опухолевых процессах гематурия может внезапно прекратиться, и будет потеряна возможность определить очаг поражения. Полностью сохраняет свою актуальность положение, сформулированное в 1950 г. И. Н. Шапиро, что всякое одностороннее значительное почечное кровотечение должно считаться признаком опухоли, пока не обнаружится иная причина гематурии. Только после установления диагноза или хотя бы стороны поражения можно начинать применение кровоостанавливающих средств.
АЛГОРИТМ ЛЕЧЕНИЯ МАКРОГЕМАТУРИИ
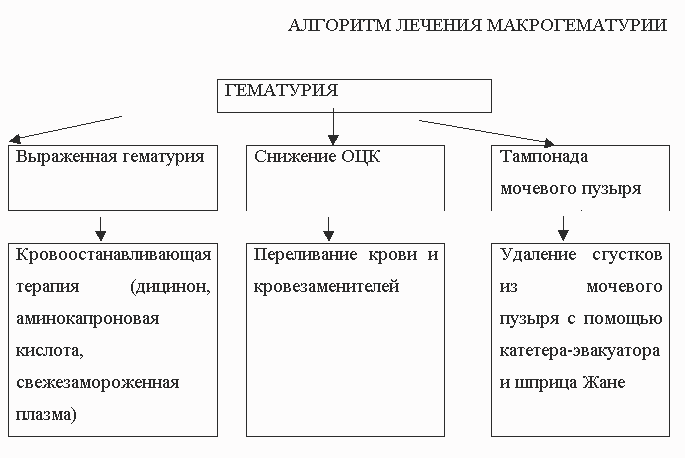
Для оценки опасности возникшей гематурии важно определение уровня и динамики АД, содержания гемоглобина, выраженности тахикардии, определение ОЦК. Особенно важно исследование этих показателей, когда кроме гематурии возможно и внутреннее кровотечение (например, при травме почки). Таким образом, тактика лечения при гематурии зависит от характера и локализации патологического процесса, а также интенсивности кровотечения.
1) Гемостатическая терапия:
а) внутривенное вливание 10 мл 10% раствора хлористого кальция;
б) введение 100 мл 5% раствора e-аминокапроновой кислоты в/в;
в) введение 4 мл (500 мг) 12, 5% раствора дицинона в/в;
2) покой и холод на пораженную область.
3) переливание свежезамороженной плазмы.
При профузной тотальной гематурии мочевой пузырь нередко заполняется сгустками крови и становится невозможным самостоятельное мочеиспускание. Возникает тампонада мочевого пузыря. У больных появляются болезненные тенезмы, может развиться коллаптоидное состояние. Тампонада мочевого пузыря требует немедленного проведения лечебных мероприятий. Одновременно с переливанием крови и кровоостанавливающих препаратов приступают к удалению сгустков из мочевого пузыря с помощью катетера-эвакуатора и шприца Жане.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
От гематурии следует отличать уретроррагию, при которой кровь выделяется из уретры вне акта мочеиспускания. Уретроррагия чаще возникает при нарушении целостности стенки мочеиспускательного канала или возникновения в нем опухоли. При наличии данных о воспалительном процессе или опухоли уретры необходима срочная уретроскопия и остановка кровотечения путем электрокоагуляции или лазерной аблации пораженного участка. В случае подозрения на разрыв уретры категорически противопоказана попытка проведения катетера или других инструментов в мочевой пузырь, поскольку это способствует усилению травмы.
Во избежание ошибок следует помнить, что изменение цвета мочи может быть вызвано приемом лекарственных препаратов или пищевых продуктов (свекла). Возникновение гематурии встречается при внепочечных заболеваниях (брюшной тиф, корь, скарлатина и др.; болезнях крови, болезни Крона, при передозировке антикоагулянтов).
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ.
При макрогематурии показана госпитализация. Угрожающее жизни больного кровотечение и отсутствие эффекта от консервативного лечения является показанием к срочному оперативному вмешательству (нефрэктомия, резекция мочевого пузыря, перевязка внутренних подвздошных артерий, экстренная аденомэктомия и другие).
8.4 ОСТРАЯ ЗАДЕРЖКА МОЧИ
ОПРЕДЕЛЕНИЕ.
Острая задержка мочи означает полное прекращение акта мочеиспускания при переполненном мочевом пузыре.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Задержка мочеиспускания может возникнуть в следствие ряда причин, представленных в табл.
ПРИЧИНЫ РАЗВИТИЯ ОСТРОЙ ЗАДЕРЖКИ МОЧИ.
|
Причины, обусловливающие задержку мочеиспускания |
Патологические процессы |
|
Механические |
“инфравезикальная обструкция” (доброкачественная гиперплазия или рак простаты, острый простатит, травма уретры, камни шейки мочевого пузыря или уретры, опухоль шейки мочевого пузыря или уретры, рак полового члена, фимоз), склероз шейки мочевого пузыря |
|
Заболевания ЦНС |
Опухоль головного или спинного мозга, травматические поражения спинного мозга и позвоночника, шок, контузия головного мозга, инсульт |
|
Рефлекторные нарушения функции мочевого пузыря |
Частичная денервация его после операций на прямой кишке, женских половых органах, промежности, при травме промежности, таза и нижних конечностей, при сильных эмоциональных потрясениях, алкогольном опьянении, испуге, истерии. |
|
Медикаментозная интоксикация |
Применение снотворных средств, наркотических анальгетиков. |
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
Больные страдают от переполнения мочевого пузыря: появляются мучительные и бесплодные попытки к мочеиспусканию, боль в надлобковой области, поведение больных крайне беспокойно. Иначе реагируют больные с заболеваниями центральной нервной системы и спинного мозга, которые, как правило, обездвижены и не испытывают сильных болей. При осмотре в надлобковой области определяется характерное выбухание, обусловленное переполненным мочевым пузырем ("пузырный шар"), который при перкуссии дает притупление звука.
АЛГОРИТМ ЛЕЧЕНИЯ ОСТРОЙ ЗАДЕРЖКИ МОЧИ
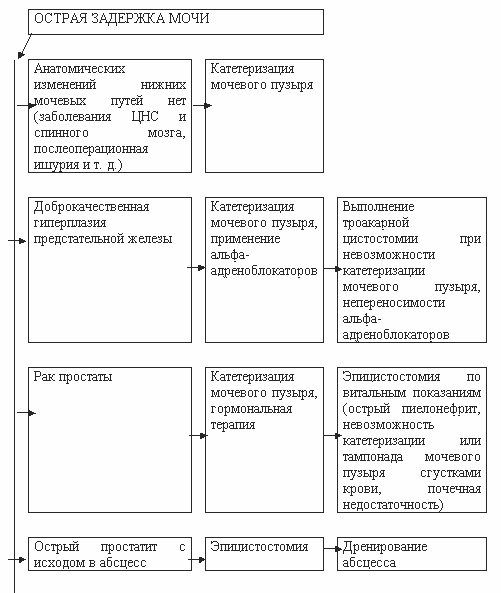
При острой задержке мочеиспускания необходимо срочно эвакуировать мочу из мочевого пузыря.
Эвакуация мочи может быть осуществлена тремя способами:
1) катетеризацией мочевого пузыря,
2) наложением надлобкового мочепузырного свища, (цистостомия),
З) надлобковой пункцией мочевого пузыря.
Чтобы оказать своевременную и квалифицированную помощь, необходимо четко представлять механизм развития острой задержки мочи в каждом отдельном случае.
К катетеризации мочевого пузыря следует относиться как к серьезнейшей процедуре, приравнивая ее к операции. У больных без анатомических изменений нижних мочевых путей (заболеваниями ЦНС и спинного мозга, послеоперационной ишурии и т. д.) катетеризация мочевого пузыря обычно не представляет затруднений. Для этой цели используют различные резиновые и силиконовые катетеры.
Наибольшую сложность представляет катетеризация у больных с доброкачественной гиперплазией предстательной железы (ДГПЖ). При ДГПЖ удлиняется задняя уретра и увеличивается угол между простатическим и бульбозным ее отделами. Учитывая эти изменения уретры целесообразно использовать катетеры с кривизной Тимана или Мерсье. При грубом и насильственном введении катетера (особенно, при использовании металлического катетера) возможны серьезные осложнения: образование ложного хода в уретре и предстательной железе, уретроррагия, уретральная лихорадка. Подъем температуры тела с потрясающим ознобом (уретральная лихорадка) объясняется массивным поступлением в сосудистое русло через поврежденную слизистую уретры бактерий и их токсинов, чему способствуют уретровенозные рефлюксы. Бактериемия может быть причиной шока и уросепсиса.
Профилактикой указанных осложнений является тщательное соблюдение асептики и техники катетеризации. При сложной катетеризации целесообразнее оставить катетер постоянно (катетер ФОЛИ), используя время его пребывания для обследования и подготовки больного к возможному оперативному вмешательству.
При остром простатите (особенно с исходом в абсцесс), острая задержка, мочи возникает за счет девиации и сдавления уретры воспалительным инфильтратом и отека ее слизистой. Катетеризация мочевого пузыря при этом заболевании опасна и противопоказана
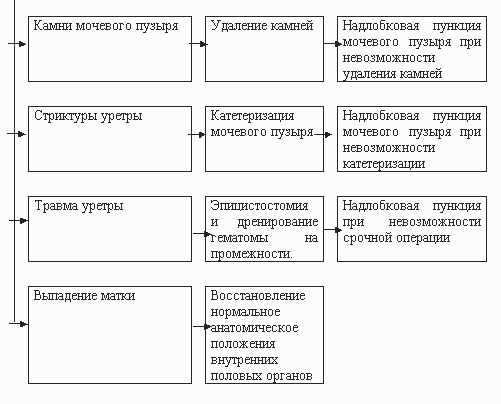
Острая задержка мочи при камнях мочевого пузыря наступает тогда, когда, камень вклинивается в шейку мочевого пузыря или обтурирует уретру в различных ее отделах. Диагностировать камни помогает пальпация уретры. Камни передней уретры удаляются с помощью пинцета, или зажима. В случае локализации ущемленного камня в шейке мочевого пузыря или задней уретре надо попытаться металлическим катетером сместить камень в мочевой пузырь, после чего восстанавливается мочеиспускание. Если указанными манипуляциями восстановить мочеиспускание не удается, то в порядке неотложной помощи производят надлобковую пункцию мочевого пузыря иглой. При правильном выполнении пункция мочевого пузыря безопасна и может повторяться. Надлобковую капиллярную пункцию мочевого пузыря производят по средней линии живота, отступив на 2 см от верхнего края лонного сочленении при тугом наполнении мочевого пузыря. При этом иглу вводят строго перпендикулярно передней брюшной стенке, с учетом толщины передней брюшной стенки до момента появления из иглы мочи.
При стриктурах уретры, приведших к задержке мочи, следует попытаться осуществить катетеризацию мочевого пузыря тонким эластическим катетером. Если катетеризация оказалась успешной, катетер оставляют на 2-3 сут, проводят антимикробную и противовоспалительную терапию. За это время обычно отек уретры проходит и может восстановиться мочеиспускание. При невозможности катетеризации следует выполнить цистостомию, которая будет являться первым этапом последующих пластических операций на уретре.
Острая задержка мочи является одним из ведущих симптомов у больных с травмой уретры. В этом случае катетеризация мочевого пузыря с диагностической или лечебной целью недопустима. Больному следует произвести эпицистостомию и дренирование гематомы на промежности. Если возможность произвести срочную операцию отсутствует, опорожнение мочевого пузыря осуществляют надлобковой пункцией.
Причиной острой задержки мочи у женщин пожилого и старческого возраста может быть выпадение матки. В этих случаях необходимо восстановить нормальное анатомическое положение внутренних половых органов и мочеиспускание восстанавливается (обычно, без предварительной катетеризации мочевого пузыря).
К казуистическим случаям острой задержки мочи относятся инородные тела мочевого пузыря и уретры, которые травмируют или обтурируют нижние мочевые пути. Неотложная помощь заключается в удалении инородного тела. Способ удаления зависит от величины и локализации его, а также и от наличия сопутствующей травмы мочевого пузыря или уретры.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
Отсутствие произвольного мочеиспускания заставляет дифференцировать острую задержку мочи с острой почечной недостаточностью - анурией. При последней отсутствует позыв к мочеиспусканию и мочевой пузырь пуст, что подтверждается при перкуссии и ультрасонографии. Наличие острого воспалительного процесса в нижних мочевых путях и простате (уретрит, простатит), уретроррагия или уретральная лихорадка у больных с острой задержкой мочи является абсолютным противопоказанием к катетеризации мочевого пузыря.
8.5 ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
ОПРЕДЕЛЕНИЕ.
Почечная недостаточность - синдром, развивающийся вследствие заболеваний или повреждения почек и характеризующийся нарушениями гомеостаза.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ. КЛАССФИКАЦИЯ.
Ведущие этиологические факторы острой почечной недостаточности (ОПН) могут быть условно разделены на три группы: преренальные, ренальные и постренальные.
ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ.
|
Преренальные |
Шоковые состояния (травмы, операции, кровопотери, инфаркт миокарда, поражение мозга и т. п.) |
|
Гемолиз и миолиз (переливание несовместимой крови, синдром размозжения тканей) |
|
|
Потери электролитов, гипогидратация (неукротимая рвота, профузный понос, длительное применение диуретиков) |
|
|
Эндогенные и экзогенные интоксикации (кишечная непроходимость, гепаторенальный синдром) |
|
|
Аллергические состояния |
|
|
Ренальные |
Специфические нефротоксические и нефросенситивные поражения почек (отравление органическими ядами - четыреххлористым углеродом, бензолом, солями тяжелых металлов - сулемой), антибиотики, рентгеноконтрастные вещества |
|
Инфекция (анаэробная, лептоспироз, геморрагическая лихорадка, некротический папиллит, пиелонефрит, сепсис) |
|
|
Постренальные |
Процессы, окклюзирующие мочевые пути (мочекаменная болезнь, повреждение мочеточников, сдавление мочеточников опухолями, исходящими из органов малого таза и забрюшинного пространства) |
Различные этиологические факторы, обусловливающие развитие ОПН, вызывают тяжелые нарушения почечного кровообращения с более или менее выраженной и продолжительной ишемией. Различие между преренальной и ренальной формами ОПН заключается в том, что при преренальной форме нарушение кровообращения носит, в основном, глобальный характер, а при ренальной - чаще местный, почечный.
В урологической практике чаще приходится встречаться со случаями ОПН, возникающей вследствие острого нарушения оттока мочи из верхних мочевых путей в мочевой пузырь, так называемой экскреторной обтурационной (хирургической) постренальной анурией.
Основными причинами обтурационной анурии являются:
1) мочекаменная болезнь (калькулезная анурия), возникающая при обструкции конкрементами обоих мочеточников или мочеточника единственной оставшейся либо функционирующей почки;
2) повреждения мочеточников в ходе оперативного вмешательства на органах малого таза;
3) опухоли забрюшинного пространства и органов малого таза, сдавливающие мочеточники.
Патогенез ОПН может быть определен следующей схемой: вазоспазм гиперлобулярных и клубочковых артериол - почечная ишемия - почечная гипоксия - некроз эпителия канальцев - острая почечная недостаточность.
КЛИНИЧЕСКАЯ КАРТИНА.
В развитии ОПН различают период “мнимого” благополучия (фаза толерантности), длящаяся от нескольких часов до нескольких дней, и период (фазу) интоксикации, характеризующийся проявлениями нарушения гомеостаза, анурией. В клинической практике понятие “анурия” - это состояние, когда за сутки в мочевой пузырь поступает не более 50 мл мочи. Основные клинические симптомы ОПН: тошнота, рвота, боли в животе, понос, симптомы раздражения брюшины, отеки, сухость и иктеричность кожи, снижение ее тургора, увеличение печени и селезенки, боли в пояснице, положительный симптом Пастернацкого, тахикардия, шум трения перикарда, систолический шум на верхушке сердца, артериальная гипертензия, патологические дыхательные ритмы, психозы.
Полиморфизм признаков ОПН обусловлен клиническими проявлениями нарушений 5 основных почечных функций, обеспечивающих гомеостаз: изоволюмии, изоионии, изоосмии, изогидрии, азотемии. Водноэлектролитные нарушения, изменения КЩС и азотовыделительной функции почек и определяют клиническую картину ОПН .
КЛИНИЧЕСКАЯ СИМПТОМАТОЛОГИЯ ОСНОВНЫХ ВОДНОЭЛЕКТРОЛИТНЫХ НАРУШЕНИЙ ПРИ ОПН.
|
1.Внеклеточная дегидратация |
Гиповолемия, кожа сухая, бледная, тургор снижен, иктеричность склер снижение АД, пульс нитевидный, одышка |
|
2.Клеточная дегидратация |
Жажда, повышение температуры тела, головные боли, психомоторные расстройства, судороги |
|
3.Гипергидратация |
Одышка, отеки, повышение АД, отек легких |
|
4.Гипокалиемия |
Резкая сонливость (или кома), адинамия, речь замедлена, глубокие рефлексы отсутствуют, паралитическая кишечная непроходимость, увеличение границ сердца, тахикардия, аритмия, ЭКГ-симптомы (снижение вольтажа, депрессия сегмента SТ, инверсия зубца Р) |
|
5.Гиперкалиемия |
Апатия, сонливость, судороги, гипотензия, брадикардия, одышка, аритмия; ЭКГ-симптомы (увеличение зубца Т, снижение интервала SТ ниже изоэлектрической линии, уширение комплекса QRS, уплощение зубца Т, нарушения проводимости). |
|
6.Гипонатриемия |
Апатия, гипотензия, тахикардия, боли в мышцах, ортостатические коллапсы, патологические дыхательные ритмы. |
|
7.Гипокальциемия |
Тетания, повышение нервно-мышечной возбудимости, спазм гортани, асфиксия. |
|
8.Гипермагниемия |
Поражение центральной нервной системы (депрессия, психические расстройства, кома). |
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
Факт установления ОПН обычно не вызывает затруднений. Основной симптом - прекращение выделения мочи и отсутствие позывов к мочеиспусканию. Общее состояние больных в первые часы и даже сутки с момента развития обтурационной анурии может существенно не меняться (фаза толерантности). Несмотря на отсутствие клинических проявлений ОПН, следует ввести в мочевой пузырь катетер и убедиться, что он не содержит мочи.
В дифференциальной диагностике анурии большое значение приобретают тщательно собранные данные анамнеза
АЛГОРИТМ ЛЕЧЕНИЯ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
Лечение ОПН зависит от причин и проявлений анурии:
Лечение в случаях преренальной или ренальной анурии заключается, главным образом, в нормализации водно-электролитных нарушений, восстановлении общей гемодинамики, устранении ишемии почек, ликвидации гиперазотемии. Показанием к проведению гемодиализа при анурии служат электролитные нарушения, особенно гиперкалиемия, азотемия и внеклеточная гипергидратация. Дезинтоксикационная терапия включает переливание 10-20% раствора глюкозы до 500 мл с адекватным количеством инсулина, 200 мл 2-3% раствора натрия гидрокарбоната. Введение растворов следует сочетать с промыванием желудка и сифонными клизмами.
При обтурационной (субренальной) анурии ведущими являются меры, направленные на восстановление нарушенного пассажа мочи: катетеризация мочеточников, чрескожная пункционная нефростомия под контролем УЗИ, открытая нефростомия. Катетеризация мочеточников, как правило, является паллиативным вмешательством, позволяющим кратковременно ликвидировать ОПН, улучшить состояние больных и обеспечить необходимое обследование для уточнения характера и локализации обструкции.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
Необходимо дифференцировать анурию от острой задержки мочеиспускания, при которой также могут наблюдаться признаки почечной недостаточности. При дифференциальной диагностике анурии большое значение имеют тщательно собранные данные анамнеза. Если на основании анамнестических данных и осмотра заподозрена мочекаменная болезнь, то окончательный диагноз ставится с помощью инструментальных и рентгенологических методов.
При анурии вводить более 600-800 мл жидкости в сутки опасно из-за возможности развития тяжелой внеклеточной гипергидратации. Введение лазикса и осмотических диуретиков при обтурационной анурии противопоказано.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ.
Больные ОПН нуждаются в срочной госпитализации.
